- От чего появляется сахарный диабет у детей, как он проявляется и можно ли вылечить
- Особенности СД 1 и 2 типа у ребенка
- Причины развития диабета у детей
- Классификация диабета
- Первые признаки сахарного диабета у детей
- Необходимая диагностика
- Как лечить диабет у детей
- Что положено детям инвалидам с СД
- Возможные последствия и осложнения
- Профилактика
От чего появляется сахарный диабет у детей, как он проявляется и можно ли вылечить
В растущем организме все процессы происходят гораздо быстрее, чем у взрослых людей, поэтому очень важно распознать и купировать болезнь в самом начале. Развитие сахарного диабета у детей протекает бурно, время от первых выраженных симптомов до диабетической комы занимает считанные дни, а то и часы. Часто диабет выявляется в условиях медучреждения, куда ребенок был доставлен в бессознательном состоянии.
Статистика детского СД неутешительна: он диагностирован у 0,2% детей, причем заболеваемость неуклонно растет, за год увеличение составляет 5%. Среди хронических болезней, дебютировавших в детском возрасте, сахарный диабет занимает 3 место по частоте обнаружения. Попробуем разобраться, какие типы заболевания возможны в детском возрасте, как их вовремя выявить и успешно лечить.
Особенности СД 1 и 2 типа у ребенка
Сахарный диабет — это комплекс метаболических нарушений, который сопровождается повышением концентрации глюкозы в сосудах. Причиной повышения при этом становится либо нарушение производства инсулина, либо ослабление его действия. У малышей сахарный диабет является самым частым эндокринным нарушением. Ребенок может заболеть в любом возрасте, но чаще всего нарушения возникают у дошкольников и подростков в период активных гормональных изменений.
Детский диабет, как правило, протекает тяжелее и более склонен к прогрессированию, чем взрослый. Потребность в инсулине постоянно меняется, родители вынуждены часто измерять гликемию и пересчитывать дозы гормона с учетом новых условий. На чувствительность к инсулину влияют не только инфекционные заболевания, но и уровень активности, гормональные всплески и даже плохое настроение. При постоянном лечении, врачебном контроле и повышенном внимании родителей больной ребенок успешно развивается и обучается.
Сахарный диабет у детей не всегда получается длительно компенсировать стандартными методами, стабилизировать гликемию обычно удается только к концу полового созревания.
Причины развития диабета у детей
Причины нарушений полностью не изучены, а вот их провокаторы хорошо известны. Чаще всего сахарный диабет у ребенка выявляют после воздействия следующих факторов:
- Детские инфекционные болезни – ветрянка, корь, скарлатина и другие. Также СД может стать осложнением гриппа, пневмонии или серьезной ангины. Эти факторы риска особенно опасны у малышей до 3 лет.
- Активный выброс гормонов во время полового созревания.
- Психологическое перенапряжение, как длительное, так и однократное.
- Травмы, преимущественно головы и живота.
- Высокоуглеводные жирные продукты, регулярно попадающие на стол ребенка, особенно в сочетании с дефицитом движения – главная причина 2 типа болезни.
- Нерациональное употребление лекарств, в первую очередь глюкокортикоидов и мочегонных. Есть подозрения, что могут быть опасны и иммуномодуляторы, которые в России принято назначать чуть ли не при каждой простуде.
Причиной болезни у ребенка также может быть декомпенсированный СД у его матери. Такие дети рождаются более крупными, хорошо прибавляют в весе, но гораздо чаще остальных заболевают диабетом.
Определенную роль в развитии нарушения играет наследственный фактор. Если первый ребенок заболел сахарным диабетом, риск у последующих в семье равен 5%. При двух родителях-диабетиках риск максимальный – около 30%. В настоящее время существуют анализы, которые позволяют выявить наличие генетических маркеров диабета. Правда, практической пользы эти исследования не имеют, так как меры профилактики, позволяющие гарантированно предотвратить болезнь, в настоящее время отсутствуют.
Классификация диабета
Долгие годы сахарный диабет 1 типа считался единственно возможным у ребенка. Сейчас установлено, что на его долю приходится 98% всех случаев. В последние 20 лет диагностика все чаще выявляет неклассические типы болезни. С одной стороны, существенно выросла частота 2 типа диабета, что связано с нездоровыми привычками и резким ростом веса у молодого поколения. С другой стороны, развитие медицины позволило определять генетические синдромы, вызывающие сахарный диабет, которые ранее считались чистым 1 типом.
Новая классификация углеводных нарушений, предложенная ВОЗ, включает:
- 1 тип, который делится на аутоиммунный и идиопатический. Он встречается гораздо чаще других типов. Причиной аутоиммунного является собственный иммунитет, который уничтожает клетки поджелудочной железы. Идиопатический диабет развивается по той же схеме, но признаков аутоиммунного процесса при этом нет. Причина этих нарушений еще не известна.
- 2 тип диабета у ребенка. На его долю приходится 40% от всех случаев, которые нельзя отнести к 1 типу. Болезнь начинается при половом созревании у детей, имеющих избыток веса. Как правило, в этом случае прослеживается наследственность: кто-то из родителей также болен диабетом.
- Генные мутации, приводящие к нарушению выработки инсулина. Прежде всего, это Моди-диабет, подразделяющийся на несколько типов, каждый из которых имеет свои особенности протекания и способы лечения. На его долю приходится около 10% гипергликемии, которую нельзя отнести к 1 типу. К этой же группе принадлежит и митохондриальный диабет, который является наследственным и сопровождается неврологическими нарушениями.
- Генные мутации, приводящие к инсулинорезистентности. Например, резистентность типа А, чаще проявляющаяся у девочек-подростков, а также лепречуанизм, который представляет собой множественные нарушения развития, сопровождающиеся гипергликемией.
- Стероидный диабет — нарушение, вызванное применением лекарств (обычно глюкокортикоидов) или других химических веществ. Обычно сахарный диабет этого типа у детей хорошо поддается лечению.
- Вторичный диабет. Причиной могут быть болезни и травмы отдела поджелудочной, который отвечает за производство инсулина, а также эндокринные заболевания: синдром гиперкортицизма, акромегалия, прочие генетические синдромы, увеличивающие риск диабета: Дауна, Шерешевского-Тернера и др. Вторичный диабет у детей занимает примерно 20% от углеводных нарушений, не относящихся к 1 типу.
- Синдром полигландулярной недостаточности — очень редкая аутоиммунная болезнь, поражающая органы эндокринной системы и способная уничтожить клетки, производящие инсулин.
Первые признаки сахарного диабета у детей
Дебют 1 типа диабета у детей проходит несколько стадий. С началом дегенерации бета-клеток их функции берут на себя оставшиеся. Ребенок уже болен, но никаких симптомов при этом нет. Глюкоза крови начинает расти, когда клеток остается критически мало, и возникает нехватка инсулина. При этом ткани испытывают недостаток энергии. Чтобы его восполнить, в качестве топлива организм начинает использовать жировые запасы. При расщеплении жира образуются кетоны, которые воздействуют на ребенка токсически, приводят к кетоацидозу, а затем и коме.
В период роста сахара и начала кетоацидоза распознать болезнь можно по характерным признакам:
| Жажда, учащенное мочеиспускание. | Почками выводятся излишки сахара, поэтому организм стремится усилить мочеотделение. Сахарный диабет сопровождается у детей увеличением количества ночных позывов. Сильная жажда появляется в ответ на начинающееся обезвоживание. |
| Усиление аппетита. | Причиной является голодание тканей. Из-за недостатка инсулина глюкоза копится в сосудах ребенка и не достигает клеток. Организм пытается получить энергию привычным путем – из пищи. |
| Сонливость после еды. | После еды резко возрастает гликемия, которая и ухудшает самочувствие. За несколько часов остаточный инсулин снижает сахар крови, и ребенок становится активнее. |
| Быстрая потеря веса. | Один из самых поздних признаков СД. Наблюдается, когда живых бета-клеток почти не осталось, и в ход идут жировые отложения. Этот симптом не характерен для 2 типа и некоторых Моди-диабетов. |
| Слабость. | Это проявление диабета может быть вызвано как голоданием тканей, так и токсическим воздействием кетонов. |
| Устойчивые или рецидивирующие инфекции, фурункулы, ячмени. | Как правило, являются следствием плавного начала сахарного диабета. Возможны как бактериальные осложнения, так и грибковые заболевания. У девочек — молочница, у грудничков – неподдающиеся лечению опрелости. |
| Запах ацетона, исходящий от кожных покровов, изо рта, от мочи. Потливость. | Ацетон является одним из кетоновых тел, образующихся при кетоацидозе. Организм стремится избавиться от токсинов всеми доступными средствами: через пот, мочу, выдыхаемый воздух – нормы ацетона в моче. |
Первые симптомы может маскировать вирусная инфекция, которая и стала провокатором сахарного диабета. Если вовремя не обратиться к врачу, у ребенка усугубляется состояние. Проявляется диабет рвотой, болями в животе, нарушениями сознания, поэтому при поступлении в больницу часто первыми диагнозами становятся кишечные инфекции или аппендицит.
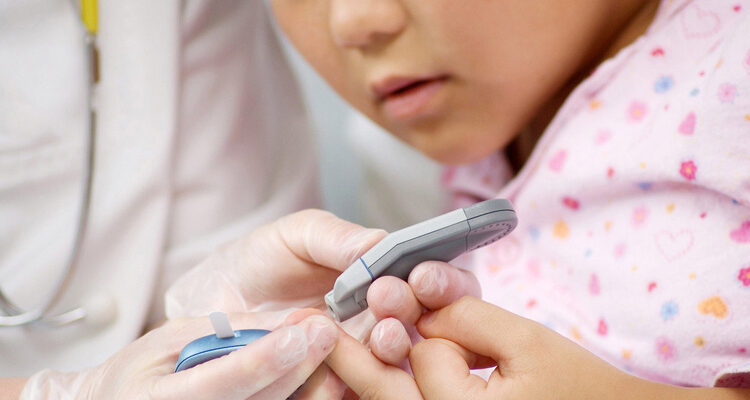
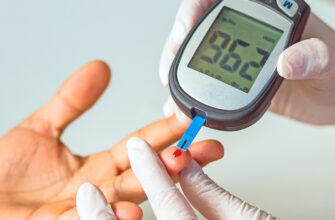
Чтобы вовремя выявить СД у ребенка, эндокринологи советуют сдавать анализ на глюкозу после каждой тяжелой болезни. Сделать экспресс-тест при помощи портативного глюкометра можно в большинстве лабораторий и некоторых аптеках. При высокой гликемии можно обнаружить сахар в моче при помощи тест-полосок.
Необходимая диагностика
У детей резко преобладает 1 тип СД, характеризующийся острым началом и яркими симптомами. Для постановки диагноза может быть достаточно классических клинических признаков и повышенного сахара. Критериями являются гликемия натощак выше 7 или в любое время дня больше 11 ммоль/л. Подтверждают диагноз анализами на инсулин, С-пептид, антитела к бета-клеткам. Для исключения воспалительных явлений в поджелудочной железе проводят УЗИ.
В каких случаях не удается однозначно определить 1 тип СД:
Как лечить диабет у детей
Сахарный диабет первого типа требует обязательной инсулинотерапии. Начинается она сразу после диагностики болезни и продолжается в течение всей жизни. Сейчас замещение собственного инсулина искусственным – единственный способ сохранить жизнь ребенку с СД. Пропагандируемая низкоуглеводная диета может существенно снизить гликемию, но не способна обеспечить компенсацию болезни, так как глюкоза в кровь поступает не только из пищи, но и из печени, в которой она производится из неуглеводных соединений. Народные методы и вовсе могут быть опасны для жизни. При 1 типе диабета бета-клетки отсутствуют, инсулин не производится. В таких условиях сахар не способно держать в норме ни одно чудодейственное средство.
Подбор инсулина и обучение родителей правилам контроля гликемии происходит в условиях стационара, в дальнейшем достаточно диспансерного наблюдения. После начала инсулинотерапии сохранившиеся бета-клетки временно возобновляют свою работу, потребность в инъекциях сильно снижается. Это явление получило название медовый месяц. Он может длиться и неделю, и год. Все это время ребенок должен получать небольшие дозы инсулина. Полностью отказываться от лечения нельзя.
После медового месяца ребенка переводят на интенсивную схему инсулинотерапии, используют и короткий, и длинный гормон. Особое внимание уделяется питанию, в нем должен быть подсчитан каждый грамм углеводов. Для хорошей компенсации сахарного диабета придется полностью исключить любые неучтенные перекусы.
Инсулин можно вводить под кожу различными способами. Шприц считается устаревшим способом и у детей используется очень редко. Чаще всего применяют шприц-ручки, которые позволяют производить инъекции почти без боли. К школьному возрасту ребенок уже умеет сам делать уколы, чуть позже учится собирать шприц-ручку и выставлять на ней нужную дозу. К 14 годам диабетики с сохранным интеллектом умеют сами рассчитывать инсулин и могут быть независимы от родителей в этом вопросе.
Самый современный способ введения – инсулиновая помпа. С ее помощью удается достигнуть самых лучших результатов гликемии. Популярность ее в регионах России неравномерна, где-то (Самарская область) на нее переведено более половины детей, где-то (Ивановская область) – не более 5%.
2 тип нарушений лечится по принципиально иным схемам. Терапия включает:
| Компоненты лечения | Информация для родителей |
| Диетотерапия | Низкоуглеводное питание, полное исключение сдобы и сладостей. Контроль калорийности для обеспечения постепенного похудения до нормы. Для профилактики сосудистых нарушений ограничивают количество насыщенных жиров. Основа питания — овощи и высокобелковые продукты. |
| Физическая активность | Уровень активности подбирается индивидуально. В первое время это могут быть нагрузки средней интенсивности – длительные (не менее 45 минут) прогулки в быстром темпе, плавание. В неделю необходимо не менее 3 тренировок. При улучшении физического состояния и сбросе веса ребенок с сахарным диабетом может успешно заниматься в любой спортивной секции. |
| Сахароснижающие таблетки | Из таблеток детям разрешен только метформин, его применение одобрено с 10 лет. Препарат не способен вызвать гипогликемию, поэтому может использоваться без постоянного наблюдения со стороны взрослых. При приеме метформина необходим дополнительный контроль развития и полового созревания. Стартовая доза у детей составляет 500 мг, предельная – 2000 мг. |
| Инсулин | Назначается довольно редко, обычно временно, для устранения декомпенсации сахарного диабета. В большинстве случаев достаточно базального инсулина, который колют до 2 раз в сутки. |
Что положено детям инвалидам с СД
Все дети, в раннем возрасте заболевшие сахарным диабетом, имеют возможность получить инвалидность, им присваивается категория ребенок-инвалид без разделения на группы.
Основания для получения инвалидности изложены в Приказе Минтруда РФ 1024н от 17.12.15. Это может быть либо возраст до 14 лет, либо осложнения СД, длительная его декомпенсация, неэффективность назначенного лечения. При неосложненном сахарном диабете инвалидность снимают в 14 лет, так как считается, что с этого времени ребенок способен на самоконтроль и помощь родителей ему уже не нужна.
Льготы ребенку-инвалиду:
В рамках перечня ЖНВЛП все диабетики получают необходимые им лекарства. В перечень включены все виды инсулина и расходники. По опыту родителей, игл, ланцетов, тест-полосок выдают слишком мало, и их приходится докупать самостоятельно. Для инвалидов предусмотрено дополнительное лекарственное обеспечение.
Возможные последствия и осложнения
Компенсация сахарного диабета в целом по стране оценивается эндокринологами как неудовлетворительная, средний гликированный гемоглобин у детей составляет 9,5%. В крупных городах этот показатель гораздо лучше, около 8,5%. В отдаленных населенных пунктах дела обстоят хуже из-за плохого информирования родителей, недостаточного количества эндокринологов, плохой оснащенности больниц, недоступности современных лекарств. Естественно, в таких условиях осложнения СД встречаются довольно часто.
Чем грозит высокий сахар ребенку: глюкозотоксичность является причиной развития микро- и макроангиопатии, нейропатии. Плохое состояние сосудов провоцирует многочисленные сопутствующие заболевания, прежде всего нефропатию и ретинопатию. Уже к 30 годам может возникать почечная недостаточность.
Даже в молодом возрасте возможны атеросклероз, гипертония и даже инфаркт. Эти нежелательные последствия влияют на физическое развитие и обучаемость ребенка, существенно сужают перечень доступных ему в будущем профессий.
Диабетическая стопа для детей не характерна, обычно проблемы с сосудами и нервами ног ограничиваются такими симптомами, как онемение и покалывание.
Профилактика
Предотвращение сахарного диабета является сейчас одной из самых актуальных проблем медицины. С профилактикой 2 типа болезни все просто, так как развивается она под влиянием окружающей среды. Достаточно нормализовать вес ребенка, сбалансировать его питание, добавить в распорядок дня тренировки, и риск сахарного диабета уменьшится в разы.
При 1 типе диабета смена образа жизни не играет существенной роли, а затормозить аутоиммунный процесс и сохранить бета-клетки до сих пор не удается, несмотря на огромные средства, вкладываемые в исследования. Замедлить процесс могут иммунодепрессанты, которые используют при пересадках органов. Их пожизненное применение плохо переносится, подавляет иммунитет, а при отмене аутоиммунный процесс возобновляется. Уже существуют препараты, которые смогут узконаправленно воздействовать на причины СД, идут их испытания. Если свойства и безопасность новых лекарств будут подтверждены, сахарный диабет 1 тип можно будет излечивать в самом начале.
Клинические рекомендации по профилактике диабета (стоит учесть, что все они имеют довольно низкую эффективность):
- Регулярный контроль сахара при беременности. Своевременное начало лечения при первых признаках гестационного диабета.
- Есть предположения, что использование коровьего молока и неадаптированных молочных смесей у ребенка до года увеличивает риск диабета. Грудное вскармливание — первая мера профилактики болезни.
- Такие же данные есть в отношении раннего прикорма кашами.
- Своевременная вакцинация для предотвращения инфекционных заболеваний.
- Профилактический прием витамина D у детей до года. Считается, что этот витамин уменьшает напряженность иммунитета.
- Регулярные анализы на витамин D у более старших детей, при выявлении дефицита — курс лечения в терапевтических дозах.
- Применение иммуностимуляторов (феронов) только по показаниям. ОРВИ, даже частые, показанием к лечению ими не являются.
- Исключение стрессовых ситуаций. Добрые доверительные отношения с ребенком.
- Натуральное полноценное питание. Минимум красителей и других добавок. Инсулинозависимый диабет чаще встречается в развитых странах, что ученые связывают с излишне рафинированной и многократно переработанной пищей.
Желаем вашим детям крепкого здоровья, а если появилась проблема, то вам терпения и сил.